Медицина
Сердечная недостаточность
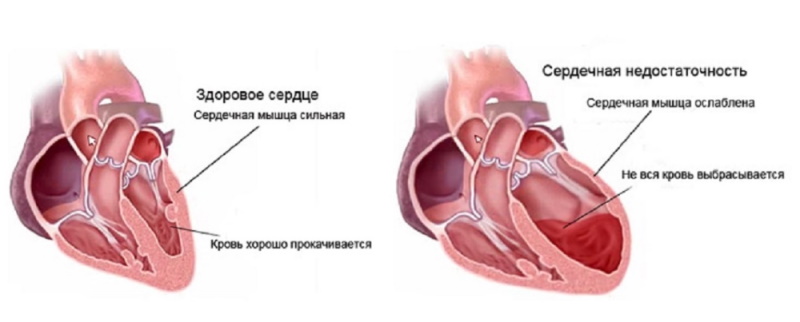
Сердечная недостаточность — патологическое состояние, обусловленное слабостью сократительной деятельности сердца и необеспечением адекватного кровообращения. Сердечная недостаточность — это обычно вторичное состояние, осложняющее первичное поражение сердца, сосудов или других органов. Причинами развития сердечной недостаточности являются следующие заболевания: ИБС, пороки развития сердца, артериальная гипертензия, миокардиты, дистрофические изменения миокарда, миокардиопатии, диффузные заболевания легких.
Сердечная недостаточность — комплекс расстройств, обусловленных, главным образом, понижением сократительной способности сердечной мышцы. Возможен летальный исход от острой сердечной недостаточности, особенно в случае неоказания медицинской помощи. Хроническая сердечная недостаточность - обычно терминальное заболевание.
На начальных этапах сердечной недостаточности способность сердца к расслаблению нарушается, возникает диастолическая дисфункция, камера левого желудочка меньше заполняется кровью, что приводит к уменьшению объема выталкиваемой желудочком крови. Однако в покое сердце справляется, объем крови компенсирует потребности. Во время физической нагрузки, когда учащается сердцебиение, суммарный выброс крови уменьшается, и у организма начинается кислородное голодание, а у больного появляются слабость, одышка при какой-либо физической нагрузке. Сердечная недостаточность характеризуется снижением переносимости обычной для пациента физической нагрузки.
Выделяют острую и хроническую сердечную недостаточность.
Острая левожелудочковая недостаточность развивается на фоне нагрузки на левый желудочек (к этому могут привести артериальная гипертензия, аортальные пороки, инфаркт миокарда) и при наличии провоцирующего фактора, такого как физические и эмоциональные нагрузки, инфекции.
Клинически острая левожелудочковая недостаточность проявляется в виде сердечной астмы или отека легких.
В лечении острой левожелудочковой недостаточности применяют сублингвальный прием таблеток нитроглицерина 10 мг каждые 10 минут, обязательны контроль артериального давления, внутривенное введение наркотических обезболивающих (1—2 мл 1%-ного морфина), внутривенное введение мочегонных препаратов (2,0—8,0 мл 1%-ного раствора фуросемида), внутривенное введение сердечных гликозидов, предпочтительнее введение строфантина или коргликона в небольших дозах (0,25—0,5 мл 0,05%-ного раствора), сочетая их с препаратами калия и магния для улучшения метаболизма в миокарде.
Хроническая сердечная недостаточность развивается постепенно, часто ее причинами являются артериальная гипертония, ИБС, аортальные пороки.
Клиника хронической сердечной недостаточности имеет три стадии.
При I стадии преобладают общие симптомы: слабость, быстрая утомляемость, нарастание одышки, учащается частота сердечных сокращений при физической деятельности. Временами может появляться акроцианоз. Размеры печени не изменяются. Все эти явления проходят самостоятельно после прекращения физической нагрузки.
Во II стадии все симптомы начинают возникать уже при меньшей физической нагрузке: увеличивается одышка, нарастает тахикардия, может появиться сухой кашель. Появляются местные симптомы (акроцианоз), наблюдаются отеки нижних конечностей, которые не проходят к утру, в дальнейшем отеки могут нарастать (вплоть до развития анасарки — наличия жидкости во всех полостях: асцит, гидроторакс, гидроперикард). Печень увеличивается в размерах, становится плотной. В легких выслушиваются влажные мелкопузырчатые хрипы. При декомпенсации состояния больные находятся в вынужденном положении: сидят в постели со спущенными ногами.
В III стадии (конечной, дистрофической) на фоне резко выраженной тотальной застойной недостаточности развиваются тяжелые необратимые изменения во внутренних органах с нарушением их функции и декомпенсацией. Развиваются почечная, печеночная недостаточности.
Причины возникновения сердечной недостаточности
Возникает при перегрузке и переутомлении сердца (вследствие артериальной гипертонии, пороков сердца и др.), нарушении его кровоснабжения (инфаркт миокарда), миокардитах, токсических влияниях (например, при базедовой болезни) и т. д.
Следствия сердечной недостаточности
Застой крови, поскольку ослабленная сердечная мышца не обеспечивает кровообращения. Преимущественная недостаточность левого желудочка сердца протекает с застоем крови в малом круге кровообращения в крови скапливается большое количество углекислого газа. (что сопровождается не только одышкой, цианозом, но кровохарканьем и т. д.), а правого желудочка — с застоем в большом круге кровообращения (одышка, отёки, увеличенная печень). В результате сердечной недостаточности возникают гипоксия органов и тканей, ацидоз и другие нарушения метаболизма.
Лечение сердечной недостаточности
Немедикаментозное лечение заключается в ограничении физической нагрузки, коррекции водно-электролитного обмена. Необходимы постельный режим и ограничение приема жидкости и поваренной соли. Следует учитывать суточный диурез, больной должен вести дневник учета количества выпитой и выделенной жидкости. Определяя объем выпитой за сутки жидкости, надо учитывать ее во всех принятых больным продуктах.
При медикаментозном лечении необходимо:
- лечить основное заболевание, которое привело к ХСН (этиологическая терапия);
- усиливать сниженную сократительную функцию левого желудочка (сердечные гликозиды);
- уменьшать увеличенный объем циркулирующей крови (диуретики, вазодилататоры);
- устранять либо уменьшать периферические отеки и застойные явления во внутренних органах (диуретики);
- снижать артериальное давление (ингибиторы АПФ);
- снижать частоту сердечных сокращений (бетаблокаторы, сердечные гликозиды, верапамил);
- улучшать метаболические процессы в миокарде, повышая его сократимость (препараты калия, магния, рибоксин).
Лечение острой сердечной недостаточности
Острая сердечная недостаточность требует принятия экстренных мер по стабилизации кровообращения (гемодинамики). В зависимости от причины, вызвавшей недостаточность кровообращения принимают меры, направленные на повышение (стабилизацию) артериального давления, нормализацию сердечного ритма, купирование болевого синдрома (при инфарктах). Дальнейшая стратегия подразумевает лечение заболевания, вызвавшего недостаточность.
Лечение хронической сердечной недостаточности
Целями лечения ХСН являются нормализация сократительной способности миокарда, его ритма, стабилизация гемодинамических показателей (пульс, давление), выведение избытка жидкости (отеки). Крайне важными являются немедикаментозные средства: ограничение жидкости и соли, диета, направленная на нормализацию массы тела, соответствующая физическая нагрузка.
Из медикаментов для лечения ХСН применяются:
- Сердечные гликозиды - улучшают сократительную способность миокарда.
- Ингибиторы АПФ - комплексное воздействие на сердечно-сосудистую систему, снижение АД, уменьшение кардиологического риска.
- Мочегонные (диуретики) - выведение избытка жидкости, снижение АД.
- Нитраты - уменьшение преднагрузки на сердце, купирование стенокардических болей.
В случае тяжелой ХСН прибегают к высокотехнологичным методам лечения: методы реваскуляризации миокарда, пересадка сердца.